Vous accompagnez des personnes concernées par la thyroïde ?
Endocrinologue, psychologue, nutritionniste, diététicien, naturopathe, sophrologue, coach santé…
📌 lesmauxdethyroide.com ouvre son annuaire de professionnels sensibilisés aux troubles de la thyroïde.
👉 Présentez votre approche auprès d’une audience ciblée et engagée
👉 Gagnez en visibilité dans un cadre éthique et transparent
👉 Fiches publiées après validation, pour une durée définie🔗 Proposer votre fiche professionnelle :
https://lesmauxdethyroide.com/espace-professionnels
Vous n’avez plus de thyroïde. Votre traitement est en place. Votre TSH est dans les normes. Et pourtant : vous vous sentez fatigué(e), votre transit est capricieux, vous avez des ballonnements, votre poids résiste. «C’est normal», vous dit-on. Mais est-ce vraiment inévitable ? La réponse, de plus en plus documentée par la science, passe par votre intestin.
Ce que peu de patients savent après une thyroïdectomie totale, c’est que leur intestin — et plus précisément leur microbiote — est devenu un acteur central de leur équilibre hormonal. Non plus comme «relais» de la thyroïde (elle n’est plus là), mais comme terrain sur lequel repose désormais une grande partie de leur bien-être : absorption de la lévothyroxine, conversion des hormones, inflammation, immunité, transit. Ce dossier explore ce lien méconnu, point par point.
1. Le microbiote, nouvel acteur central après thyroïdectomie
Quand la thyroïde était présente, une relation complexe s’établissait entre elle et l’intestin : chacun influençait l’autre. Après son ablation totale, cette relation ne disparaît pas — elle se transforme. L’intestin ne peut plus «stimuler» une glande qui n’existe plus, mais il reste le siège de processus essentiels pour quiconque prend de la lévothyroxine à vie.
Ce que l’intestin fait pour vous, maintenant
Votre microbiote intestinal accomplit en permanence des tâches qui ont un impact direct sur votre santé thyroïdienne de substitution :
- Il conditionne l’absorption de votre lévothyroxine — jusqu’à déterminer si votre traitement est efficace
- Il participe à la conversion de la T4 (fournie par votre médicament) en T3 active dans les tissus
- Il régule l’absorption des micronutriments dont votre corps a besoin pour utiliser les hormones thyroïdiennes
- Il maintient une inflammation de bas grade qui peut interférer avec l’action des hormones
- Il influence votre transit, votre digestion et donc votre confort digestif global
En d’autres termes : la qualité de votre microbiote n’est pas un détail de confort. C’est un déterminant actif de l’efficacité de votre traitement hormonal substitutif.
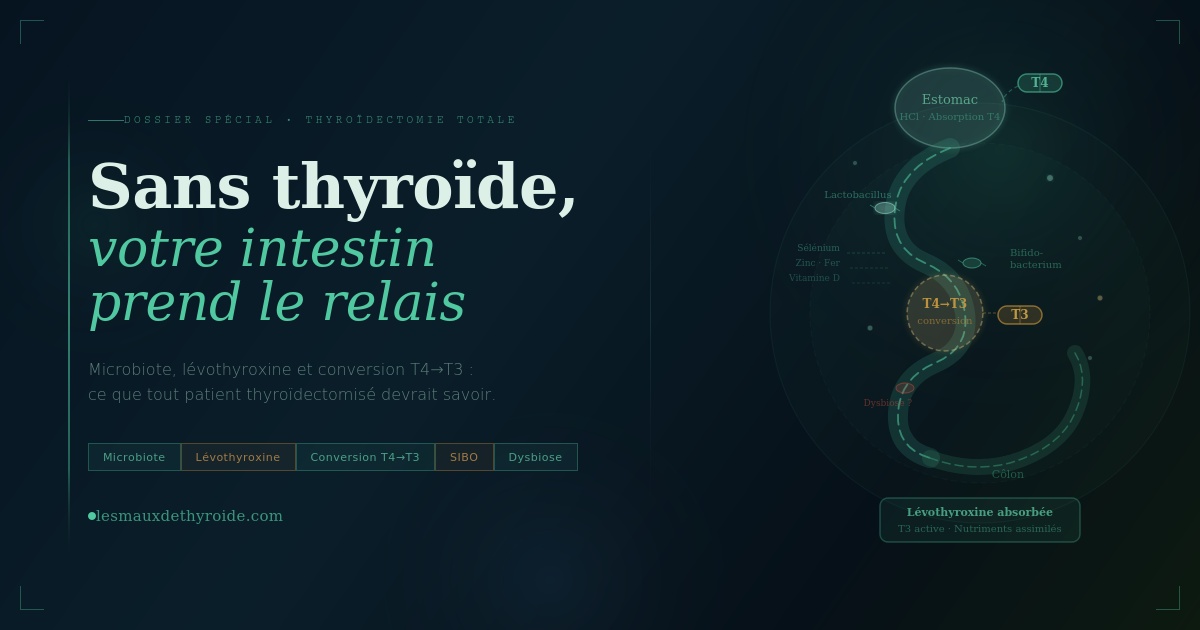
2. Le problème n°1 : l’absorption de la lévothyroxine
C’est le sujet le plus concret et le moins enseigné. La lévothyroxine est un médicament dont l’absorption est extrêmement sensible à l’état de votre intestin. On estime que seulement 60 à 80 % d’une dose orale est absorbée dans des conditions normales — et ce chiffre peut chuter significativement en cas de dysbiose, d’inflammation de la muqueuse, ou de transit perturbé.
Pourquoi la dysbiose réduit l’efficacité de votre traitement
Lorsque le microbiote est déséquilibré, la muqueuse intestinale peut s’enflammer et sa perméabilité augmente. Les entérocytes — cellules responsables de l’absorption — fonctionnent moins bien. Résultat : une partie de la lévothyroxine que vous avalez chaque matin n’est pas absorbée et est éliminée. Vous êtes techniquement «sous-dosé(e)» sans que votre prescription soit en cause.
| 🔬 Ce que dit la recherche
Plusieurs études ont montré que la présence de certaines maladies intestinales (maladie cœliaque, maladies inflammatoires chroniques de l’intestin, SIBO — pullulation bactérienne de l’intestin grêle) entraîne une malabsorption de la lévothyroxine, nécessitant des doses significativement plus élevées. Une étude clinique récente (Phan et al., 2025) confirme par ailleurs que les patients athyréotiques (sans thyroïde) sous lévothyroxine seule présentent souvent des taux de T3 libre significativement plus bas que les personnes avec thyroïde, suggérant que la conversion intestinale joue un rôle compensatoire que la lévothyroxine seule ne remplace pas entièrement. |
Les signaux qui doivent alerter
Si vous présentez plusieurs de ces situations, l’état de votre intestin mérite d’être évalué :
- Votre TSH fluctue d’une prise de sang à l’autre sans que votre dose ait changé
- Vous avez besoin de doses de lévothyroxine anormalement élevées
- Vous avez des symptômes persistants d’hypothyroïdie malgré une TSH dans les normes
- Vous souffrez de ballonnements, constipation chronique, transit irrégulier
- Vous avez des antécédents de maladie cœliaque, de sensibilité au gluten, ou de colopathie
3. La conversion T4 → T3 : le rôle méconnu de l’intestin
Votre médicament ne fournit que de la T4 — la forme inactive de l’hormone thyroïdienne. Pour agir sur vos cellules, elle doit être convertie en T3, la forme active. Cette conversion se fait principalement au niveau du foie, mais aussi des tissus périphériques, notamment l’intestin, grâce à des enzymes appelées désiodases.
Or ces enzymes sont en partie produites par les cellules de la paroi intestinale et leur activité dépend directement de l’état du microbiote. Un intestin appauvri ou inflammé convertit moins efficacement la T4 en T3. Ce mécanisme expliquerait pourquoi certains patients thyroïdectomisés, pourtant bien dosés en T4 (TSH normale), présentent des taux de T3 libre insuffisants — avec pour conséquence une fatigue profonde, un brouillard mental, une prise de poids… des symptômes que les bilans «normaux» ne suffisent pas à expliquer.
| 💡 Ce que vous pouvez demander à votre médecin
Si vous souffrez de symptômes persistants malgré une TSH normale, demandez à faire doser votre T3 libre (fT3). Ce dosage n’est pas systématique mais il peut révéler un déficit de conversion. Si votre fT3 est basse ou basse-normale, une évaluation de la santé intestinale peut être pertinente — et l’ajout de T3 (Euthyral® ou Cynomel®) peut être envisagé avec votre endocrinologue. |

4. Le transit intestinal après thyroïdectomie : comprendre les perturbations
Les troubles digestifs sont parmi les plaintes les plus fréquentes après thyroïdectomie. Souvent minimisés, ils ont pourtant des explications physiologiques précises.
Hypothyroïdie fonctionnelle et transit lent
Même sous traitement, certains patients vivent dans un état d’hypothyroïdie fonctionnelle légère — leur TSH est normale, mais leurs tissus ne reçoivent pas assez de T3. Or les hormones thyroïdiennes régulent directement la motilité intestinale : elles stimulent les contractions musculaires de l’intestin et la production d’acide chlorhydrique gastrique. En cas de déficit, le transit ralentit, générant : constipation, ballonnements, sensations de lourdeur, digestion lente, fermentation excessive.
La thyroïde produisait de la motiline — l’intestin s’en souvient
Peu connue, la thyroïde produisait aussi de la motiline, une hormone qui déclenche le complexe migrant moteur — ce «balai intestinal» qui nettoie l’intestin grêle entre les repas (environ 90 minutes après la fin d’un repas). Sans thyroïde, ce mécanisme peut être perturbé, favorisant un SIBO (pullulation bactérienne de l’intestin grêle), une fermentation excessive et une dysbiose installée.
Le SIBO : une complication sous-estimée
Le SIBO (Small Intestinal Bacterial Overgrowth) est une prolifération anormale de bactéries dans l’intestin grêle. Il est plus fréquent chez les personnes souffrant d’hypothyroïdie — et donc potentiellement chez les personnes thyroïdectomisées dont la conversion T4-T3 est insuffisante. Ses symptômes : ballonnements importants après les repas, gaz, diarrhée ou constipation alternantes, fatigue post-prandiale. Un test respiratoire peut le diagnostiquer.
5. Micronutriments : quand l’intestin ne les absorbe plus correctement
Sans thyroïde, votre corps n’a plus besoin d’iode pour fabriquer des hormones — mais il a toujours besoin de micronutriments pour utiliser efficacement la lévothyroxine et convertir la T4 en T3. Et c’est l’intestin qui les absorbe.
Le sélénium — indispensable à la conversion
Le sélénium est le cofacteur des enzymes désiodases qui convertissent T4 en T3. Il reste donc essentiel après thyroïdectomie. Or sa biodisponibilité dépend directement de la santé intestinale : un intestin enflammé ou appauvri en Lactobacillus absorbe moins bien le sélénium. Sources alimentaires : noix du Brésil (1 à 2 par jour suffisent), poissons gras, œufs, champignons.
Le zinc — pour la signalisation hormonale
Le zinc participe à la liaison des hormones thyroïdiennes à leurs récepteurs cellulaires. Sans lui, même une bonne dose de T3 ne «parle» pas bien à vos cellules. La dysbiose réduit son absorption. Sources : graines de courge, légumineuses, viandes, fruits de mer.
Le fer — pour l’énergie et la conversion
Le fer est essentiel au transport de l’oxygène et à de nombreuses enzymes métaboliques. Les personnes thyroïdectomisées, souvent en état d’hypothyroïdie fonctionnelle légère, présentent fréquemment un déficit en fer. Un intestin en dysbiose aggrave ce déficit en réduisant l’absorption du fer alimentaire.
La vitamine D — l’immunomodulateur oublié
La vitamine D joue un rôle immunorégulateur crucial. Elle aide à modérer l’inflammation qui, dans le contexte post-thyroïdectomie (souvent secondaire à un cancer ou à une maladie auto-immune), peut rester active. Son absorption est liée à la santé de la muqueuse intestinale et à la présence de graisses bien digérées — deux points sensibles en cas de dysbiose.
| ⚠️ Pensez au bilan nutritionnel
Si vous êtes thyroïdectomisé(e) et que vous souffrez de fatigue, de crampes, de chute de cheveux ou de douleurs musculaires, demandez un bilan complet : ferritine, zinc, sélénium, vitamine D, magnésium, vitamines B12 et B9. Les carences sont très fréquentes et souvent négligées dans le suivi post-opératoire. |
6. Le cercle vicieux : hypothyroïdie fonctionnelle → dysbiose → hypothyroïdie
C’est le mécanisme le plus pernicieux, et l’un des moins enseignés. Voici comment il fonctionne :
- Votre traitement par lévothyroxine seule ne compense pas entièrement la perte de la thyroïde chez certains patients → légère hypothyroïdie fonctionnelle.
- Cette hypothyroïdie fonctionnelle ralentit le transit, réduit la production d’acide gastrique et perturbe le complexe migrant moteur → conditions favorables à la dysbiose et au SIBO.
- La dysbiose réduit l’absorption de la lévothyroxine → moins d’hormone disponible → aggravation de l’hypothyroïdie fonctionnelle.
- La dysbiose réduit aussi la conversion T4→T3 dans l’intestin → aggravation des symptômes.
- L’inflammation intestinale induite par la dysbiose réduit l’absorption des micronutriments essentiels → cercle vicieux renforcé.
Ce cercle vicieux peut se maintenir pendant des mois ou des années sans être identifié, car les bilans sanguins standard (TSH seule) ne le capturent pas.
7. Que faire concrètement ? Le protocole intestin pour les thyroïdectomisés
Prendre sa lévothyroxine dans les meilleures conditions d’absorption
- Toujours à jeun, 30 à 60 minutes avant le petit-déjeuner
- Avec un grand verre d’eau à température ambiante (pas froide)
- Sans café pendant les 30 premières minutes (le café réduit l’absorption)
- À distance de tout supplément de calcium, fer, magnésium ou antiacide (attendre au moins 4 heures)
- Si votre TSH fluctue inexplicablement, une prise à jeun le matin à heure fixe, toujours avec la même marque, peut stabiliser l’absorption
Réparer et nourrir le microbiote
C’est l’investissement le plus important sur le long terme. Les axes prioritaires :
- Augmenter les fibres prébiotiques : poireaux, ail, oignons, artichauts, topinambours, banane verte, légumineuses — elles nourrissent les bactéries bénéfiques comme les Lactobacillus et Bifidobacterium.
- Intégrer des aliments fermentés quotidiennement : kéfir de lait ou d’eau, yaourt nature, choucroute crue, miso, kimchi — sources de probiotiques naturels.
- Réduire les perturbateurs du microbiote : sucres raffinés, aliments ultra-transformés, alcool, édulcorants artificiels.
- Manger suffisamment de matières grasses de qualité : huile d’olive, poissons gras, avocat — indispensables à l’absorption des vitamines liposolubles et à la production de bile (elle-même régulatrice du microbiote).
Envisager les probiotiques ciblés
Des études préliminaires montrent que les souches Lactobacillus et Bifidobacterium peuvent améliorer la conversion T4→T3 et réduire les marqueurs d’inflammation intestinale. En cas de dysbiose avérée, une cure de probiotiques de qualité (multi-souches, dosage ≥ 10 milliards UFC) peut être envisagée après avis médical. Certains médecins fonctionnels utilisent également le butyrate (produit naturellement par les bactéries bénéfiques) en complément pour réparer la muqueuse intestinale.
Investiguer le SIBO si nécessaire
Si vous souffrez de ballonnements importants, de distension abdominale post-repas ou d’un transit très perturbé, un test respiratoire au lactulose ou au glucose peut détecter un SIBO. Sa prise en charge (antibiotiques ciblés ou phytothérapie selon les cas, puis réensemencement du microbiote) peut transformer la qualité de vie.
Gérer le stress — il détruit le microbiote
Le stress chronique est l’un des plus puissants perturbateurs du microbiote. Via l’axe intestin-cerveau, il modifie la composition bactérienne, augmente la perméabilité intestinale et aggrave l’inflammation. Pour les personnes ayant vécu un cancer thyroïdien, le stress post-traumatique est fréquent. Cohérence cardiaque, méditation, yoga, sophrologie : au-delà du bien-être mental, ces pratiques ont un effet mesurable sur la santé intestinale.
8. Et si votre dosage de lévothyroxine était bon, mais votre intestin pas prêt ?
C’est la question que peu de médecins posent, mais qui mérite d’être explorée. Si vous êtes thyroïdectomisé(e) depuis plusieurs mois ou années et que :
- vos symptômes persistent malgré des bilans normaux,
- votre TSH fluctue sans explication,
- vous souffrez de troubles digestifs chroniques,
- vos carences nutritionnelles reviennent malgré la supplémentation,
…alors une évaluation de l’état de votre intestin par un médecin formé à la médecine fonctionnelle ou un gastro-entérologue peut ouvrir des pistes nouvelles. Les examens utiles : analyse du microbiote par séquençage (disponible en laboratoire spécialisé), test de perméabilité intestinale (zonuline), test respiratoire pour dépister le SIBO, bilan nutritionnel complet. Ces examens ne sont pas remboursés mais ils peuvent changer radicalement votre qualité de vie.
En résumé
| Les points clés à retenir
• Sans thyroïde, votre intestin est devenu un acteur hormonal de premier plan : il absorbe votre lévothyroxine, participe à la conversion T4→T3 et fournit les micronutriments nécessaires à l’action des hormones.• Une dysbiose intestinale peut rendre votre traitement moins efficace, même si votre TSH est normale.• Le transit lent, les ballonnements et les troubles digestifs post-thyroïdectomie ont des causes physiologiques précises — ils ne sont pas une fatalité.• Prendre soin de son microbiote (alimentation riche en fibres et fermentés, gestion du stress, probiotiques ciblés) est un levier thérapeutique sous-utilisé mais puissant.• Si vos symptômes persistent, demandez un dosage de T3 libre et explorez l’état de votre intestin. Vous n’avez pas à vous résigner. |
Votre thyroïde est absente. Mais votre intestin, lui, est toujours là — et il peut faire beaucoup plus pour vous que vous ne le pensez, à condition qu’on lui en donne les moyens.